L'ernia inguinale é la più frequente forma di ernia addominale, una delle cause più comuni di visita chirurgica e di intervento chirurgico in chirurgia generale. Il sacco erniario percorre il canale inguinale, sia nel maschio che nella femmina, fuoriuscendo da una delle fossette inguinali. Per comprendere la fisiopatologia dell’ernia inguinale é necessario conoscere molto bene l’anatomia del canale inguinale, una delle regioni più complesse del nostro corpo.
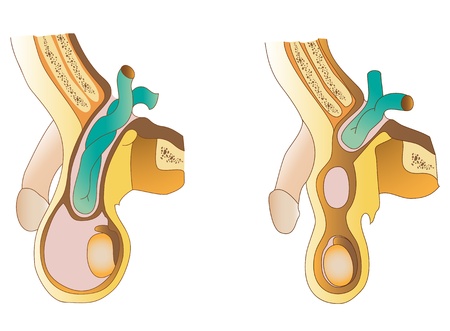
In base al percorso dell’ernia riconosciamo ernie inguinali:
- oblique esterne che escono dalla fossetta inguinale esterna (lateralmente ai vasi epigastrici) che corrisponde all’anello inguinale interno;
- oblique interne (rare) che escono dalla fossetta inguinale interna o vescico-pubica (tra cordone dell’arteria ombelicale e l’uraco) che corrisponde all’anello inguinale esterno;
- dirette che escono dalla fossetta inguinale media (tra i vasi epigastrici e la plica ombelicale laterale) che corrisponde alla parete posteriore del canale inguinale.
L’ernia inguinale obliqua esterna, congenita o acquisita, in pratica ha un sacco generalmente a contenuto intestinale o omentale, che percorre il canale inguinale per un tratto variabile (fino allo scroto nel maschio o al grande labbro nella femmina) adeso agli elementi del funicolo dai quali deve essere liberata prima di poter essere ridotta (riposizionata all’interno della cavità addominale da cui proviene). L’ernia inguinale diretta, sempre acquisita, appare invece come una tumefazione della parete posteriore del canale inguinale in rapporto di vicinanza al funicolo, essendo facilmente separabile da esso. L’ernia inguinale obliqua interna é rarissima ed acquisita, abitualmente di piccole dimensioni e in rapporto di vicinanza con il funicolo.
Sintomi
I sintomi sono estremamente vari e dipendono dal tipo di ernia, dalle sue dimensioni, dal contenuto e da eventuali complicazioni. Classicamente si percepisce una tumefazione in sede inguinale o inguino-scrotale con senso di ingombro che aumenta con gli sforzi, nella stazione eretta, inizialmente non dolente.
Diagnosi
La diagnosi di ernia é clinica, cioè si basa sull’esame obiettivo. La diagnosi differenziale va generalmente posta con adenopatie, lipomi, nel maschio con idrocele e nella donna con la cisti di Nuck. Solo in casi particolari e su indicazione specialistica (chirurgo) é necessario eseguire ulteriori accertamenti.
Possibili complicazioni
La complicazione più temibile di un ernia é lo strozzamento ovvero l’improvvisa e permanente costrizione di un viscere all’interno dell’ernia stessa. Altre complicazioni sono l’infiammazione, l’irriducibilità ossia l’impossibilità del contenuto a rientrare nella cavità in cui era normalmente contenuto e l’intasamento cioè l’ostruzione di un tratto di intestino all’interno dell’ernia.
Trattamento
Il trattamento dell'ernia é chirurgico (ernioplastica). La plastica di ernia inguinale consiste nel riposizionare il contenuto dell’ernia all’interno della sua normale sede (riduzione dell’ernia) e nella riparazione del difetto della parete addominale (plastica dell’ernia) che é fatta solitamente con l’uso di protesi che ha ridotto il rischio di recidiva dell’ernia.
L’intervento viene eseguito nella maggior parte dei casi con tecnica “open” vale a dire con approccio anteriore attraverso una incisione inguinale in anestesia loco-regionale ma, in alcuni casi (bilaterale, recidiva, sportivi), può essere anche condotto con approccio laparoscopico (Transabdominal Pre Peritoneal o TAPP e Totally Extra Peritoneal o TEP) con vantaggi in termini di più rapido recupero, minor dolore e miglior esito estetico. Il regime di trattamento é quello ambulatoriale (Chirurgia Ambulatoriale Complessa) in caso di intervento monolaterale in anestesia locale e di Day Surgery (ricovero di un giorno) o One Day Surgery (ricovero di un giorno con pernottamento) in caso di intervento bilaterale (anestesia spinale) e laparoscopico (anestesia generale).
Quando operare
L’ernia strozzata ha una indicazione chirurgica urgente pena la necrosi del viscere in essa incarcerato. Si tratta di una condizione acuta che porta solitamente il paziente a rivolgersi in pronto soccorso. In tutte le altre condizioni l’intervento chirurgico può essere differito. Nel sospetto di un’ernia é consigliata una visita chirurgica affinché possa essere confermata la diagnosi e valutato se sia necessario un trattamento chirurgico dopo aver escluso che dietro all’ernia non si celino altre patologie più importanti. Non tutte le ernie devono essere operate, ma, possiamo dire orientativamente che in generale un’ernia che dà disturbi, che aumenta di dimensioni, che tende a rientrare con difficoltà conviene che venga sottoposta a intervento chirurgico che rappresenta l’unico possibile trattamento con intento curativo.
Possibili rischi legati all’intervento
Le complicazioni più frequenti dell’intervento chirurgico sono rappresentate dal sanguinamento con possibile formazione di ecchimosi, ematoma e sieroma della ferita o delle parti ad essa declivi come ad esempio lo scroto, infezione della ferita chirurgica, infiammazione del funicolo o del testicolo, dolore e parestesie in sede di ferita, ritenzione acuta di urina nell’immediato postoperatorio, recidiva dell’ernia solitamente inferiore al 2%. La recidiva richiederà il più delle volte un reintervento chirurgico.
Decorso postoperatorio
Alla dimissione, che avviene abitualmente il pomeriggio stesso dopo l’intervento o la mattina successiva, si consiglia una graduale ripresa dell’attività fisica sconsigliando almeno per il primo mese lunghi viaggi in auto specie se alla guida oltre che gli sforzi in particolare quelli che prevedono di alzare pesi da terra.

In base al percorso dell’ernia riconosciamo ernie inguinali:
- oblique esterne che escono dalla fossetta inguinale esterna (lateralmente ai vasi epigastrici) che corrisponde all’anello inguinale interno;
- oblique interne (rare) che escono dalla fossetta inguinale interna o vescico-pubica (tra cordone dell’arteria ombelicale e l’uraco) che corrisponde all’anello inguinale esterno;
- dirette che escono dalla fossetta inguinale media (tra i vasi epigastrici e la plica ombelicale laterale) che corrisponde alla parete posteriore del canale inguinale.
L’ernia inguinale obliqua esterna, congenita o acquisita, in pratica ha un sacco generalmente a contenuto intestinale o omentale, che percorre il canale inguinale per un tratto variabile (fino allo scroto nel maschio o al grande labbro nella femmina) adeso agli elementi del funicolo dai quali deve essere liberata prima di poter essere ridotta (riposizionata all’interno della cavità addominale da cui proviene). L’ernia inguinale diretta, sempre acquisita, appare invece come una tumefazione della parete posteriore del canale inguinale in rapporto di vicinanza al funicolo, essendo facilmente separabile da esso. L’ernia inguinale obliqua interna é rarissima ed acquisita, abitualmente di piccole dimensioni e in rapporto di vicinanza con il funicolo.
Sintomi
I sintomi sono estremamente vari e dipendono dal tipo di ernia, dalle sue dimensioni, dal contenuto e da eventuali complicazioni. Classicamente si percepisce una tumefazione in sede inguinale o inguino-scrotale con senso di ingombro che aumenta con gli sforzi, nella stazione eretta, inizialmente non dolente.
Diagnosi
La diagnosi di ernia é clinica, cioè si basa sull’esame obiettivo. La diagnosi differenziale va generalmente posta con adenopatie, lipomi, nel maschio con idrocele e nella donna con la cisti di Nuck. Solo in casi particolari e su indicazione specialistica (chirurgo) é necessario eseguire ulteriori accertamenti.
Possibili complicazioni
La complicazione più temibile di un ernia é lo strozzamento ovvero l’improvvisa e permanente costrizione di un viscere all’interno dell’ernia stessa. Altre complicazioni sono l’infiammazione, l’irriducibilità ossia l’impossibilità del contenuto a rientrare nella cavità in cui era normalmente contenuto e l’intasamento cioè l’ostruzione di un tratto di intestino all’interno dell’ernia.
Trattamento
Il trattamento dell'ernia é chirurgico (ernioplastica). La plastica di ernia inguinale consiste nel riposizionare il contenuto dell’ernia all’interno della sua normale sede (riduzione dell’ernia) e nella riparazione del difetto della parete addominale (plastica dell’ernia) che é fatta solitamente con l’uso di protesi che ha ridotto il rischio di recidiva dell’ernia.
L’intervento viene eseguito nella maggior parte dei casi con tecnica “open” vale a dire con approccio anteriore attraverso una incisione inguinale in anestesia loco-regionale ma, in alcuni casi (bilaterale, recidiva, sportivi), può essere anche condotto con approccio laparoscopico (Transabdominal Pre Peritoneal o TAPP e Totally Extra Peritoneal o TEP) con vantaggi in termini di più rapido recupero, minor dolore e miglior esito estetico. Il regime di trattamento é quello ambulatoriale (Chirurgia Ambulatoriale Complessa) in caso di intervento monolaterale in anestesia locale e di Day Surgery (ricovero di un giorno) o One Day Surgery (ricovero di un giorno con pernottamento) in caso di intervento bilaterale (anestesia spinale) e laparoscopico (anestesia generale).
Quando operare
L’ernia strozzata ha una indicazione chirurgica urgente pena la necrosi del viscere in essa incarcerato. Si tratta di una condizione acuta che porta solitamente il paziente a rivolgersi in pronto soccorso. In tutte le altre condizioni l’intervento chirurgico può essere differito. Nel sospetto di un’ernia é consigliata una visita chirurgica affinché possa essere confermata la diagnosi e valutato se sia necessario un trattamento chirurgico dopo aver escluso che dietro all’ernia non si celino altre patologie più importanti. Non tutte le ernie devono essere operate, ma, possiamo dire orientativamente che in generale un’ernia che dà disturbi, che aumenta di dimensioni, che tende a rientrare con difficoltà conviene che venga sottoposta a intervento chirurgico che rappresenta l’unico possibile trattamento con intento curativo.
Possibili rischi legati all’intervento
Le complicazioni più frequenti dell’intervento chirurgico sono rappresentate dal sanguinamento con possibile formazione di ecchimosi, ematoma e sieroma della ferita o delle parti ad essa declivi come ad esempio lo scroto, infezione della ferita chirurgica, infiammazione del funicolo o del testicolo, dolore e parestesie in sede di ferita, ritenzione acuta di urina nell’immediato postoperatorio, recidiva dell’ernia solitamente inferiore al 2%. La recidiva richiederà il più delle volte un reintervento chirurgico.
Decorso postoperatorio
Alla dimissione, che avviene abitualmente il pomeriggio stesso dopo l’intervento o la mattina successiva, si consiglia una graduale ripresa dell’attività fisica sconsigliando almeno per il primo mese lunghi viaggi in auto specie se alla guida oltre che gli sforzi in particolare quelli che prevedono di alzare pesi da terra.